Современные методы лечения хронической обструктивной болезни легких у детей
Стандарты лечения хронической обструктивной болезни легких у детей
Протоколы лечения хронической обструктивной болезни легких у детей
Современные методы лечения ХОБЛ у детей
Стандарты лечения ХОБЛ у детей
Протоколы лечения ХОБЛ у детей
Хроническая обструктивная легочная болезнь у детей
Профиль: педиатрический
Этап: стационар.
Цель этапа:
1.установление окончательного диагноза и выработка тактики лечения;
2. ликвидация воспалительных проявлений в легких;
3. ликвидация симптомов бронхообструкции, симптомов интоксикации и коррекция
метаболических нарушений;
4. улучшение качества жизни.
Длительность лечения: 21 день.
Коды МКБ: J44.0 Хроническая обструктивная легочная болезнь с острой респираторной инфекцией нижних дыхательных путей
J44.1 Хроническая обструктивная легочная болезнь с обострением неуточненная
J44.9 Хроническая обструктивная легочная болезнь неуточненная
J44.8 Другая уточненная хроническая обструктивная легочная болезнь
J45.8 Смешанная астма
J43.0 Синдром Мак-Леода
J43.9 Эмфизема (легкого) (легочная).
Определение: Хроническая обструктивная болезнь легких (ХОБЛ) - заболевание бронхопульмональной системы, характеризующееся снижением проходимости дыхательных
путей, которое частично обратимо. Снижение проходимости дыхательных путей носит прогрессирующий характер и связано с воспалительным ответом легких на пылевые частицы или дым, табакокурение, загрязнение атмосферного воздуха.
ХОБЛ - болезненное состояние, характеризующееся не полностью обратимым ограничением воздушного потока. Это ограничение обычно прогрессирует и связано с патологической реакцией легких на вредоносные частицы и газы.
Табл. 1. Факторы риска ХОБЛ:
| Вероятность значения факторов |
Внешние факторы |
Внутренние факторы |
| Установленная |
Курение
Профессиональные вредности (кадмий, кремний) |
Дефицит α1-антитрипсина |
| Высокая |
Загрязнение окружающего воздуха (SO2, NO2, O3)
Профессиональные вредности
Низкое социально-экономическое положение
Пассивное курение в детском возрасте |
Недоношенность
Высокий уровень IgE
Бронхиальная гиперреактивность
Семейный характер заболевания |
| Возможная |
Аденовирусная инфекция
Дефицит витамина C |
Генетическая предрасположенность (группа крови A(II), отсутствие >IgA) |
Табл. 2. Классификация:
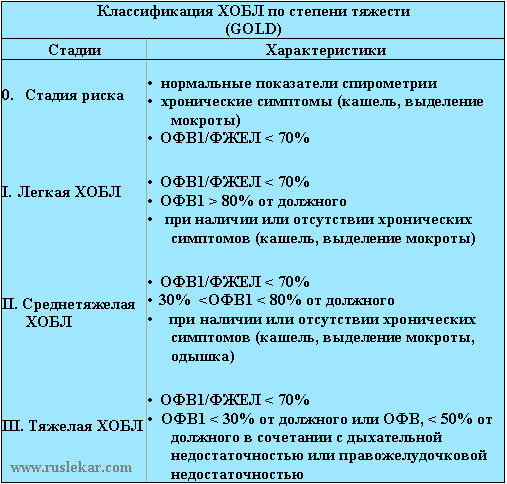
Поступление: плановое, экстренное.
Показания для госпитализации:
1. прогрессирующий кашель и одышка;
2. отсутствие эффекта от проводимой терапии на предыдущих этапах лечения;
3. невозможность установления диагноза без инвазивных методов и необходимость выбора тактики лечения.
Необходимый объем обследования перед плановой госпитализацией:
1. Общий анализ крови;
2. Общий анализ мочи;
3. Консультация аллерголога.
Критерии диагностики:
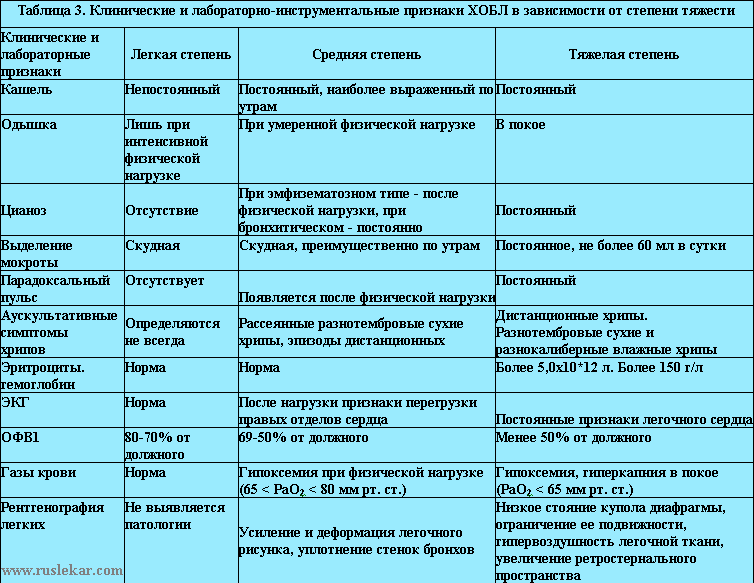
Клиническая картина ХОБЛ характеризуется однотипными клиническими проявлениями - кашлем и одышкой, несмотря на неоднородность заболеваний, ее составляющих. Степень их выраженности зависит от стадии заболевания, скорости прогрессирования болезни и преимущественного уровня поражения бронхиального дерева. Скорость прогрессирования и выраженность симптомов ХОБЛ зависит от интенсивности воздействия этиологических факторов и их суммации.
Объективное обследование:
Хронический кашель (приступообразный или ежедневный. Часто продолжается целый день; изредка только ночью), хроническое выделение мокроты (любой случай хронического выделения мокроты может указывать на ХОБЛ), острые бронхиты (многократно повторяются), одышка (прогрессирующая. Постоянная, усиливается при физической нагрузке, инфекциях дыхательных путей).
Перечень основных диагностических мероприятий:
1. Общий анализ крови;
2. Общий анализ мочи;
3. Форсированная жизненная емкость легких (ФЖЕЛ) - (FVC);
4. Объем форсированного выдоха за 1 секунду (ОФВ1) - (FEV1);
5. Исследование мокроты – цитологическое, культуральное.
Перечень дополнительных диагностических мероприятий:
1. Подсчет отношения ОФВ1/ФЖЕЛ (FEV1/FVC);
2. Бронходилятационные тесты;
3. Пульсоксиметрия;
4. Исследование с физической нагрузкой;
5. Иммунологические методы;
6. Рентгенологические методы;
7. Компьютерная томография;
8. Бронхологическое ииследование.

Тактика лечения:
1. Бронхолитическая терапия.
2. Муколитическая терапия.
3. Антибактериальная терапия.
4. Массаж грудной клетки.
5. Противовоспалительная терапия: М-холинолитики селективные, пролонгированные симпатомиметики, по показаниям - кортикостериоды, кромоны (ингаляционные).
6. Иммуннокоррекция (по показаниям).
7. Антибиотики (по показаниям).
8. Реабилитационная терапия.
9. Бронходилатирующая терапия.
Применение бронхорасширяющих препаратов - базисная терапия, обязательная при лечении больных ХОБЛ.
Предпочтение отдается применению ингаляционных форм бронхолитиков.
Из существующих бронхорасширяющих средств в лечении ХОБЛ используются холинолитики, b2-агонисты и метилксантины. Последовательность применения и сочетание этих средств зависит от тяжести заболевания, индивидуальных особенностей его прогрессирования.
Препаратами первого ряда общепризнаны М-холинолитики. Их ингаляционное назначение обязательно при всех степенях тяжести заболевания.
Антихолинергические препараты – М-холинолитики.
Ведущим патогенетическим механизмом бронхообструкции при ХОБЛ является холинергическая бронхоконстрикция, которая может быть ингибирована антихолинергическими (АХЭ) препаратами.
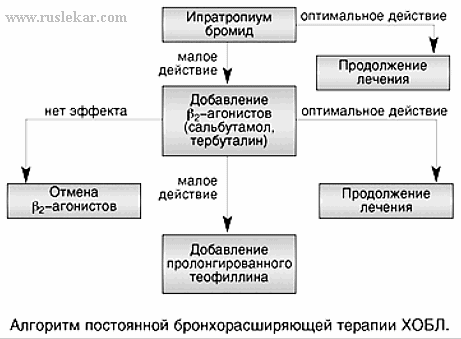
В настоящее время применяются ингаляционные антихолинергические препараты - четвертичные производные аммония. Наиболее известен из них ипратропиума бромид20 мкг, который используется преимущественно в дозированных аэрозолях.
b2-агонисты (фенотерол 50 мг, сальбутамол 100 мкг, тербуталин 100 мкг) обладают быстрым действием на бронхиальную обструкцию (при сохранившемся обратимом ее компоненте).
Комбинированное лечение:
В лечении ХОБЛ среднего и тяжелого течения использование b2-агонистов в сочетании с холинолитиками позволяет потенцировать бронхорасширяющее действие и существенно уменьшить суммарную дозу b2-агонистов, тем самым снизить риск побочного действия последних. Преимуществами комбинации являются также воздействие на два патогенетических механизма бронхообструкции и быстрое начало бронхолитического действия. Для этой цели весьма удобны фиксированные комбинации препаратов в одном ингаляторе: (ипратропиум бромид 20 мкг + фенотерол 50 мкг).
Метилксантины:
При недостаточной эффективности холинолитиков и b2-агонистов следует присоединить препараты метилксантинового ряда (теофиллин капс.100 мг).
Применение пролонгированных форм теофиллина очень удобно, особенно при ночных проявлениях болезни. Замена одного препарата метилксантина на другой также может повлиять на уровень препарата в крови, даже при сохранении прежних доз.

Мукорегуляторные средства:
Амброксол 30 мг стимулирует образование трахеобронхиального секрета пониженной вязкости за счет деполимеризации кислых мукополисахаридов бронхиальной слизи и выработки нейтральных мукополисахаридов бокаловидными клетками.
Ацетилцистеин100 мг, в гранулах по 200мг.
Карбоцистеин сироп 200 мл нормализует количественное соотношение кислых и нейтральных сиаломуцинов бронхиального секрета.
Глюкокортикостероидная терапия.
Показанием для кортикостероидной (КС) терапии при ХОБЛ является неэффективность максимальных доз средств базисной терапии - бронхорасширяющих средств.
Эффективность кортикостероидов в качестве средств, уменьшающих выраженность
бронхиальной обструкции у больных ХОБЛ, неодинакова. Лишь у 10-30% пациентов при их применении улучшается бронхиальная проходимость. Для того, чтобы решить вопрос о целесообразности систематического применения кортикостероидов, следует провести пробную пероральную терапию: 20-30 мг/сутки из расчета 0,4-0,6 мг/кг (по преднизолону) в течение 3 недель. Нарастание ответа на бронхолитики в бронходилатационном тесте на 10% от должных величин ОФВ1 или увеличение ОФВ1, по крайней мере, на 200 мл за это время свидетельствуют о положительном влиянии кортикостероидов на бронхиальную проходимость и могут быть основанием для длительного их применения.
Если при тест-терапии КС улучшается бронхиальная проходимость, что позволяет эффективно доставлять ингаляционные формы препаратов в нижние отделы дыхательных путей, больным назначают ингаляционные формы КС 100 мкг/доза.
Системное применение КС влечет за собой большой спектр побочных эффектов, среди которых особое место принадлежит общей стероидной миопатии (в т.ч. и дыхательной мускулатуры).
При ингаляционном их применении перечень осложнений сужается до грибковой и
бактериальной суперинфекции дыхательных путей, но и лечебный эффект наступает медленнее.
В настоящее время не существует общепринятой точки зрения на тактику применения системных и ингаляционных КС при ХОБЛ.
Коррекция дыхательной недостаточности Коррекция дыхательной недостаточности достигается путем использования оксигенотерапии, тренировки дыхательной мускулатуры. Следует подчеркнуть, что интенсивность, объем и характер медикаментозного лечения зависят от тяжести состояния и соотношения обратимого и
необратимого компонентов бронхиальной обструкции. При истощении обратимого компонента характер проводимой терапии меняется. На первое место выходят методы, направленные на коррекцию дыхательной недостаточности. При этом объем и интенсивность базисной терапии сохраняются.
Показанием к систематической оксигенотерапии является снижение РаО2 в крови до 60 мм pт. ст., снижение SaO2 < 85% при стандартной пробе с 6-минутной ходьбой и < 88% в покое.
Предпочтение отдается длительной (18 часов в сутки) малопоточной (2-5 л в мин)
кислородотерапии как в стационарных условиях, так и на дому. При тяжелой дыхательной недостаточности применяются гелиево-кислородные смеси. Для домашней оксигенотерапии используются концентраторы кислорода, а также приборы для проведения неинвазивной вентиляции легких с отрицательным и положительным давлением на вдохе и выдохе.
Тренировка дыхательной мускулатуры достигается с помощью индивидуально подобранной дыхательной гимнастики. Возможно применение чрескожной электростимуляции диафрагмы.
При выраженном полицитемическом синдроме (Нв > 155 г/л) рекомендуется проведение эритроцитафереза с удалением 500-600 мл деплазмированной эритроцитной массы. В случае, если проведение эритроцитафереза технически невыполнимо, можно проводить кровопускание в объеме 800 мл с адекватным замещением изотоническим раствором хлорида натрия.
Противоинфекционная терапия:
В период стабильного течения ХОБЛ антибактериальная терапия не проводится.
В холодное время года у больных ХОБЛ нередко возникают обострения инфекционного происхождения. Наиболее часто их причиной являются Streptococcus pneumonia, Haemophilus influenzae, Moraxella catarralis и вирусы. Антибиотики назначают при наличии клинических признаков интоксикации, увеличении количества мокроты и появлении в ней гнойных элементов. Обычно лечение назначается эмпирически и длится 7-14 дней. Подбор антибиотика по чувствительности флоры in vitro проводится лишь при неэффективности эмпирической антибиотикотерапии. Не следует назначать антибиотики в ингаляциях. Антибиотики не рекомендуется использовать для профилактики заболеваний.
Перечень основных медикаментов:
1. Фенотерол 5 мг табл.; 0,5 мг/10 мл раствор для инъекций;
2. Сальбутамол 100 мкг/доза аэрозоль; 2 мг, 4 мг табл.; 20 мл раствор для небулайзера;
3. Ипратропия бромид 100 мл аэрозоль;
4. Теофиллин100 мг, 200 мг, 300 мг табл.; 350 мг таблетка ретард;
5. Амброксол 30 мг табл.; 15 мг/2 мл амп.; 15 мг/5 мл, 30 мг/5 мл сироп;
6. Ацетилцистеин 2% 2 мл амп.; 100 мг, 200 мг табл.;
7. Преднизолон 30 мг/мл амп.; 5 мг табл.
Перечень дополнительных медикаментов:
1. Тербуталин 1000 мг табл;
2. Амоксициллин 500 мг, 1000 мг табл.; 250 мг; 500 мг капс.; 250 мг/5 мл пероральная суспензия;
3. Амоксициллин + клавулановая кислота 625 мг табл.; 600 мг во флаконе, раствор для инъекций.
Федеральные клинические рекомендации по диагностике и лечению хронической обструктивной болезни легких (РФ 2014)
|